|
|
Órgão Oficial de Divulgação Científica da
|
ISSN: 1679-1796
|
Esplenectomia Videolaparoscópica com Três Trocartes e Ligadura Hilar: Técnica e Resultados de um Estudo Prospectivo
Laparoscopic Splenectomy Using Three
Trocars and Hilar Ligature:
Technique and Results of a Prospective Study
Ricardo Zorrón1, Tatiana Vista Toaspern2, Silvio Henriques Cunha Neto3, Eduardo Kanaan4
Serviço de Cirurgia Geral do Hospital Municipal Lourenço Jorge e
Serviço de Cirurgia Geral do Hospital Clementino Fraga Filho, UFRJ, Rio de Janeiro, Brasil
RESUMO
OBJETIVO: A esplenectomia
videolaparoscópica tornou-se, em muitos centros, o tratamento
padrão para patologias hematológicas com indicação
cirúrgica. Entretanto, a curva de aprendizado da técnica ainda
é lenta e restrita a cirurgiões especializados em
técnicas laparoscópicas avançadas. O custo de materiais
como grampeadores laparoscópicos ainda é
elevado, dificultando seu emprego mais amplo. O objetivo
do estudo foi estabelecer uma técnica mais simples
e menos dispendiosa com materiais
acessíveis, facilitando sua aplicação na rede hospitalar.
PACIENTES E MÉTODOS: Os autores apresentam resultados de
uma técnica com uso de três trocartes e com
ligadura simples do hilo esplênico, em uma série
prospectiva de 22 pacientes portadores de doença
hematológica como a púrpura trombocitopênica imune,
submetidos à cirurgia no Hospital Municipal Lourenço Jorge
e Hospital Universitário Clementino Fraga Filho/UFRJ,
Rio de Janeiro, no período de janeiro de 2001 a abril
de 2003. RESULTADOS: Nos 22 pacientes submetidos
à técnica, houve apenas uma conversão para
cirurgia aberta. Complicações menores ocorreram em
3 pacientes (01 derrame pleural, 01 hematoma, 01 fecaloma). Foi necessária a colocação de um
trocarte de 5mm adicional em 4 pacientes. Não houve
óbitos ou complicações maiores. O tempo operatório foi
de 144.3min, o tempo de internação, de 2.9 dias.
Foi necessária transfusão de plaquetas em 6
pacientes (27.3%). CONCLUSÕES: O estabelecimento da
técnica com três trocartes e ligadura hilar com fio e seu
uso rotineiro em serviços de referência é seguro e
efetivo, e pode representar um avanço na curva
de aprendizado da cirurgia laparoscópica avançada.
Palavras-chave: LAPAROSCOPIA/instrumentação/métodos;
ESPLENECTOMIA/cirurgia; BAÇO/cirurgia; PÚRPURA
TROMBOCI-TOPÊNICA IDIOPÁTICA/cirurgia/terapia;
LIGADURA/métodos/instrumentação; ESTUDOS PROSPECTIVOS/Rio de
Janeiro; ESPLENOMEGALIA/cirurgia; ESPLENOSE/cirurgia.
ZORRÓN R, TOASPEN TV, CUNHA NETO SH, KANAAN E. Esplenectomia Videolaparoscópica com Três Trocartes e Ligadura Hilar: Técnica e Resultados de um Estudo Prospectivo. Rev bras videocir 2003; 1(2): 46-54.
cirurgia videolaparoscópica tornou-se o
tratamento de escolha para muitas
patologias abdominais, incluindo colelitíase, doença de
refluxo gastresofagiano e doença adrenal benigna,
sendo também a esplenectomia videolaparoscópica
um método seguro e efetivo para o tratamento
de afecções cirúrgicas do baço. As vantagens
potenciais da cirurgia do baço por videolaparoscopia
como melhor função pulmonar, menor uso de
analgesia pós-operatória, menor tempo de internação,
menor tempo para restabelecimento da dieta oral, e
menor taxa de complicações pós-operatórias têm
sido consistentemente descritas em estudos
comparativos recentes 4, 10, 18, 27, 37,
42. Estes fatores sugerem que a esplenectomia videolaparoscópica também pode
ser relacionada com uma menor reação inflamatória
de fase aguda que ocorre em resposta ao trauma cirúrgico, se comparado com a cirurgia
convencional. Deste modo, pacientes com doença hematológica
e com uso prolongado de terapia esteróide, sujeitos
à grande trauma cirúrgico e sangramento
intra-operatório podem se beneficiar especialmente
da técnica minimamente invasiva.
A realização da esplenectomia
video-laparoscópica como rotina em hospitais
comunitários, entretanto, está longe de ser uma questão
resolvida. A curva de aprendizado é laboriosa e
demorada, exigindo cirurgião altamente especializado
com treinamento em técnicas laparoscópicas avançadas.
A ligadura vascular arterial e venosa
por videolaparoscopia é difícil e com custo
elevado, exigindo aplicação de grampeadores, endoclipes
e suturas.
O número de casos, limitado pelo
restrito uso da técnica, não permite o treinamento
de cirurgiões em escala maior a ponto de estes
se familiarizarem com a abordagem e constituírem
fator multiplicador do conhecimento em outros centros.
O uso de grampeadores vasculares laparoscópicos para a hemostasia do hilo
esplênico é oneroso e não disponível na maioria dos
hospitais. Um selador vascular eletrotérmico bipolar
(EBVS; Ligasure, Valleylab, Boulder, CO, USA) foi desenvolvido como uma alternativa para
ligaduras para a secção de vasos e tecidos. O EBVS pode
selar vasos acima de 7 milímetros de diâmetro
por desnaturação do colágeno e elastina no interior
da parede vascular e tecido conjuntivo adjacente.
O uso desta técnica permite obter, segundo
vários autores, uma diminuição do tempo operatório
de algumas cirurgias convencionais e video-laparoscópicas avançadas, como nas
colectomias, fundoplicaturas, cirurgia bariátrica, e também
na esplenectomia, podendo dispensar os meios de hemostasia tradicionais
19, 24. O bisturi ultrassônico (Ultracision, Ethicon) também é uma opção
para facilitar as etapas operatórias, ainda que para
vasos de calibre menor. Novamente, porém, a
tecnologia ainda não se encontra disponível na maioria
dos hospitais, representando um avanço no
futuro próximo com utilização em larga escala.
Os autores apresentam resultados de uma técnica com uso de três trocartes e com
ligadura simples do hilo esplênico, em uma série de
22 pacientes portadores de doenças hematológicas
como a púrpura trombocitopênica imune (PTI). A
técnica com três trocartes e ligadura hilar descrita
foi utilizada visando o estabelecimento de um
padrão para ser utilizado como rotina em hospitais
menos favorecidos, tornando possível o ensino da
técnica por cirurgião treinado em cirurgia
videolaparoscópica avançada, porém sem necessidade do
aparato tecnológico e custos inerentes aos
procedimentos mais complexos.
PACIENTES E MÉTODOS
Uma série de 22 pacientes portadores de doença hematológica com indicação eletiva
para esplenectomia, submetidos à cirurgia nos
Serviços de Cirurgia do Hospital Municipal Lourenço
Jorge e do Hospital Universitário Clementino Fraga
Filho/UFRJ, Rio de Janeiro, no período de Janeiro de
2001 a Abril de 2003 foram prospectivamente documentados. O estabelecimento da técnica
com abordagem completamente lateral, com uso de
três trocartes e sem uso de grampeadores
vasculares padronizou as etapas deste método. Os
dados prospectivos incluíram tempo de duração de
doença, resposta à terapia medicamentosa, complicações
intra e pós-operatórias, tempo operatório, tempo
de internação, complicações, resposta hematológica
à cirurgia, e acompanhamento ambulatorial.
Do total de pacientes estudados, 20 apresentavam púrpura trombocitopênica
imune (PTI) há mais de seis meses, com
baixa responsividade a terapia medicamentosa que
incluiu esteroidoterapia, quimioterapia e
imunoterapia, sendo a falha no tratamento causa da
indicação cirúrgica. Dos dois pacientes restantes, um
era portador de volumoso cisto ocupando 85% do parênquima, sendo o outro portador de
talassemia. Em um dos pacientes foi realizada
colecistectomia concomitante.
Preparo Pré-operatório
Não é necessário preparo especial para
os pacientes portadores de PTI, com exceção
da reposição adequada de corticosteróides e
vacinação antipneumocócica e contra Haemophilus
influenzae, quinze dias antes do procedimento. Em sua
maioria, os pacientes em pré-operatório encontram-se
com doses baixas de cortisona, entre 0 e 20 mg por
dia. São administrados 500 mg de hidrocortisona
em bolo, mantendo-se 300 a 400 mg diários e convertendo para cortisona logo que se inicia a
dieta oral, em geral no primeiro dia de pós-operatório.
Em nossa experiência, a transfusão
intra-operatória de plaquetas não constitui rotina, mesmo
em pacientes com contagem de plaquetas abaixo de
15.000/mm3.
Nestes pacientes, também não é realizada
a ligadura da artéria esplênica como
fase inicial do procedimento, já que uma cuidadosa, e
sistemática, dissecção cortante e sem divulsão ou com
dissecção romba, evita a ocorrência de
sangramento incontrolável. Quando indicada a transfusão
com plaquetas, esta é iniciada na indução
anestésica, na dose de uma unidade para cada 10 kg de peso.
Técnica e Tática Operatória
Posicionamento do Paciente
O paciente é posicionado em
decúbito lateral direito completo, com fixação do corpo
em canivete e Trendelemburg a 15o.
Cateteres orogástrico e vesical são instalados.
O cirurgião e o primeiro auxiliar
(câmera) situam-se à frente do paciente, enquanto
a aparelhagem é colocada às costas do
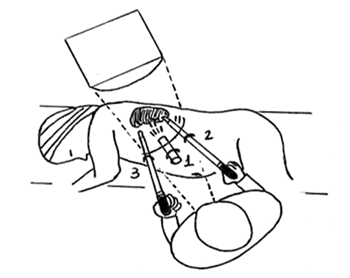
mesmo (Figura 1).
|
|
|
Figura 1 - Posicionamento dos trocartes: 1) câmera;: 10 mm 2)mão direita: 10 mm 3) mão esquerda: 5 mm |
Posicionamento dos Trocartes
A técnica aberta é utilizada na
instalação do primeiro trocarte, com incisão de 01 cm na
linha do mamilo esquerdo, a 10 cm abaixo do
rebordo costal. Alcançado o peritônio, fios de reparo
são colocados para evitar vazamentos e permitindo
a fixação do trocarte de 10 mm, que é colocado
sob visão direta. O pneumoperitônio é insuflado
com CO2 através deste trocarte, utilizando sempre
uma pressão inferior a 12 mmHg, o que evita
alterações hemodinâmicas e metabólicas maiores
17, 20. Um segundo trocarte de 10 mm é instalado a 10 cm
à direita do primeiro, coincidindo geralmente com
a linha axilar média. Neste, são utilizados
tesoura, bisturi bipolar, aspirador e endoclipes, sendo o
orifício de preferência a ser utilizado para a retirada
do espécime, após ampliação da incisão para 2 a 3
cm. O terceiro trocarte, de 5 mm, é colocado
pouco abaixo e à direita do apêndice xifóide, servindo
ao instrumental da mão esquerda do cirurgião.
Baços Acessórios
Após a instalação dos trocartes é
realizada lise de aderências, necessária mesmo quando
não há cirurgia prévia, para descolamento do
ângulo esplênico do cólon, evitando lesões inadvertidas
por passagem de corrente elétrica. Um inventário
intra-operatório da cavidade criterioso é
realizado, delimitando a presença de baços acessórios
e patologias concomitantes. A inspeção inicia-se
pelo jejuno-íleo, passando pelo cólon transverso, raiz
do mesentério, estômago, vasos curtos,
ligamento esplenocólico e hilo esplênico, os três
últimos correspondendo à localização da maioria
dos casos. Os baços acessórios, encontrados em
31.8% em nossa casuística, são ressecados no início
da cirurgia, antes de abordagem ao
órgão. Normalmente a extração do tecido é
conseguida através do trocarte de 10 mm.
Descolamento Lateral do Baço
A próxima etapa caracteriza-se pela mobilização lateral do baço, sendo utilizada
técnica cortante com a tesoura fechada com
eletro-cauterização monopolar. Evitam-se
descolamentos com dissecção romba ou divulsão, limitando assim
a área traumatizada e a ocorrência de
hemorragias. A tração do baço é conseguida por sua
elevação com pinça romba na mão esquerda,
levantando levemente ou afastando o órgão enquanto se
realiza coagulação de pequenos vasos e avanço
do descolamento em direção ao pólo superior. O
limite da dissecção deste lado é o alcance do fundo
gástrico e vasos curtos, quando então o baço
estará completamente mobilizado de seu aspecto
posterior e com tendência a cair para o lado direito
do paciente. No aspecto do pólo inferior, uma
artéria polar é normalmente identificada e ligada
com eletrocauterização bipolar.
Controle dos Vasos Curtos
Em seguida, um túnel em direção a
retrocavidade é confeccionado logo acima
do pâncreas e hilo esplênico, possibilitando a
ligadura dos vasos curtos entre fundo gástrico e pólo
superior do baço por eletrocoagulação bipolar. Apesar
da coagulação bipolar ter sua distribuição mais
limitada ao tecido, extremo cuidado deve ser tomado
para não ocorrer lesão gástrica, especialmente na
etapa final do pólo superior do baço, onde é comum
a estreita ligação entre os órgãos.
Hilo Esplênico
A dissecção da cauda do pâncreas deve
ser meticulosa, evitando lesões inadvertidas
e complicadas como as fístulas, descritas na
literatura 5, 13, 23. A maior vantagem da abordagem do hilo, como
última etapa, é a extrema mobilidade do baço
nesta fase, sendo possível a abordagem anterior
ou posterior, e a passagem de ligadura logo após
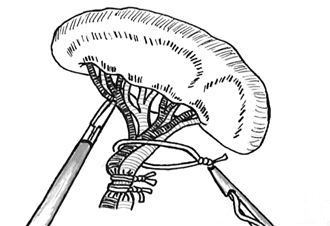
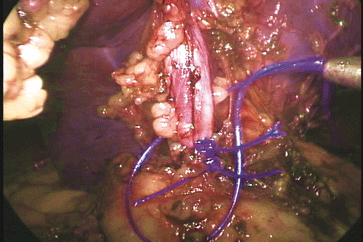
a separação do tecido pancreático. A ligadura
do pedículo vascular é realizada através da
passagem de fio polipropileno zero, com duas
ligaduras proximais, e uma distal, todas confeccionadas com
nó externo (Figuras 2 e 3).
|
|
| Figura 2 - Desenho esquemático de ligadura do pedículo esplênico. |
|
|
|
Figura 3 - Imagem intra-operatória de ligadura do pedículo esplênico com fio inabsorvível. |
Retirada do Espécime
O baço é colocado em saco
plástico hermético, sendo exteriorizado através da porta
para o trocarte mais lateral. Este orifício é estendido
para cerca de 2 a 3 centímetros empregando-se, em
geral, o trocarte na posição como guia. Normalmente,
a abertura obtida é suficiente para a passagem de
uma pinça de Duvall convencional que esmaga o
tecido esplênico, obtendo a saída de todo o tecido em
cerca de seis a oito tentativas. A confecção deste
saco plástico pode ser conseguida a partir do
invólucro estéril que recobre o kit de drenagem
torácica, facilmente disponível sendo um meio de baixo
custo e seguro. É realizada uma sutura em bolsa em
torno da abertura do saco, para facilitar o fechamento
do mesmo na cavidade e sua manipulação, através
de fio inabsorvível.
Deve-se evitar a possibilidade de
laceração do baço e disseminação do tecido esplênico, já
tendo sido relatada esplenose e auto-implante de
tecido esplênico em orifício de trocarte
25. É necessário o fechamento, em duas camadas e com fio
absorvível, desta abertura para retirada do baço, além do
orifício de 01 centímetro relativo à câmera. A drenagem
da loja esplênica resultante não é utilizada por
sua pouca valia na cirurgia eletiva e pelos seus
efeitos deletérios 48.
RESULTADOS
A técnica foi realizada em 22 pacientes
com idade variando entre 06 a 82 anos (média de
28.14 anos). Destes, 15 pacientes eram mulheres e
07 homens (Tabela 1).
Tabela 1 - Dados de Documentação Prospectiva
|
O tamanho do baço estimado no intra-operatório correspondeu aos exames de imagem
pré-operatórios, variando de 09 a 16 centímetros em
sua maior extensão (média de 11.7cm).
O baço acessório foi encontrado em 07
casos, o que correspondeu a 31.8% (7/22). No
entanto, nem a tomografia computadorizada, tampouco
a ultrassonografia, foi capaz de detectar sua
presença em nenhum destes casos em que estava
presente. Destes, 03 foram localizados junto à artéria
polar inferior, um junto aos vasos gástricos curtos,
dois próximo ao hilo esplênico e um no omento maior.
O maior deles, de 06 centímetros de diâmetro,
foi retirado junto com o órgão no final da cirurgia.
Seis pacientes (27.3%) necessitaram de transfusão intra ou pós-operatória,
representando pacientes que precisaram estabilizar a
plaquetopenia durante o procedimento quando havia
sangramento excessivo, mesmo em uso de eletrocoagulação
e dissecção cuidadosa.
A perda sangüínea estimada foi em média
de 98.25 mililitros, variando de 20 a 400 ml,
sendo que o maior sangramento correspondeu à
única conversão da série. Neste caso, após controle
de todos os vasos e mobilização completa do órgão,
a região de descolamento mantinha sangramento
que tornou necessária conversão para hemostasia.
Este paciente também falhou em responder a esplenectomia para controle da PTI, durante e
após a cirurgia, mantendo plaquetopenia mesmo
com esteroidoterapia em dose elevada. Três
pacientes sofreram laceração da cápsula durante a
cirurgia. Em dois casos ocorreu ruptura do saco
plástico, sendo necessária a instalação de um segundo,
com novo reposicionamento do baço para sua
extração. Nestes últimos, houve boa evolução pós-operatória.
O tempo médio de internação foi de 2.9
dias (variando de 2 a 6 dias). Os pacientes foram regularmente acompanhados no ambulatório,
tendo um seguimento médio de 11.6 meses.
Dos 20 pacientes portadores de PTI, 14 (70%) responderam
satisfatoriamente com aumento expressivo de plaquetas.
Complicações menores ocorreram em 3
dos 22 pacientes (13.6%). Um deles apresentou
derrame pleural pequeno que não necessitou de
drenagem, outro apresentou grande hematoma em
parede abdominal, de resolução espontânea, e um
terceiro evoluiu com fecaloma, já em casa e no quarto
dia de pós-operatório. Não foi observada infecção
de ferida, ou pneumonia, decorrentes do procedimento.
Não houve óbito ou complicações maiores.
DISCUSSÃO
Muita coisa mudou desde que KAZNELSON, um estudante de Medicina de
Praga, relatou pela primeira vez uma esplenectomia terapêutica para PTI em 1916 21. O advento
da cirurgia minimamente invasiva, e logo sua
aplicação para esplenectomia por DELAITRE e
MAIGNIEN 7 em 1991, resultaram na necessidade de
aumento da casuística e estudos prospectivos para
estabelecer o papel do método. Relatos de experiências
iniciais foram publicados por DEXTER e cols.9, LEFOR
e cols.26, ZORNIG e cols.47 e PHILIPS e cols.33, entre outros, ressaltando a exeqüibilidade
e segurança do método, substituindo aos poucos
a cirurgia aberta nos centros com maior volume de pacientes. Na atualidade, representa o
tratamento de escolha para para patologias hematológicas
com indicação de esplenectomia nos centros em que
o método é regularmente realizado.
GAGNER 12 instituiu o decúbito lateral e
a abordagem lateral como rotina para a adrenalectomia videolaparoscópica, que facilitou
a dissecção e identificação das estruturas, tanto
na adrenalectomia como na esplenectomia, quando outros autores aplicaram este conhecimento
16, 23, 36, 39. TRIAS 44 comparou a abordagem lateral com
a via anterior evidenciando as vantagens da
primeira, que permitiu reduzir o tempo operatório e o
número de trocartes. A posição em decúbito lateral
direito possibilitou a pendência do baço pela
gravidade, passando a ser desnecessária grande parte
da manipulação do órgão e do afastamento de
órgãos adjacentes, abreviando a necessidade de
dois trocartes adicionais.
A possibilidade de realizar a esplenectomia videolaparoscópica utilizando três trocartes foi
proposta inicialmente por GOSSOT 16, SZOLD
40 e TRIAS 44, pouco variando o posicionamento e
a abordagem, posterior ou lateral, mas sempre utilizando grampeadores laparoscópicos
vasculares, não raramente com emprego de várias
cargas sucessivas. Em nossa experiência, a maior parte
dos vasos é selada por eletrocoagulação bipolar, sendo
o hilo esplênico criteriosamente seccionado após
dupla ligadura com fio inabsorvível (polipropileno)
através de nó externo ou sutura. Não foi
observado sangramento intra-operatório. Nenhum paciente
foi reoperado para sangramento pós-operatório.
Taxas de complicações extremamente
baixas e ausência de complicações maiores são
consistentes com a literatura atual 10, 14, 16, 22, 29, 32,
45. A hemorragia relacionada à cirurgia é passível de
morbidade, reoperação e conversão na esplenectomia. O baço
é um órgão sólido e frágil, com rica vasculatura
que, em vigência de plaquetopenia, tem elevado
risco de sangramento, tornando difícil sua
manipulação, exposição e remoção. Em nosso estudo, foi
obtido um volume médio de sangramento operatório
mais baixo do que referido na literatura, ocorrendo
apenas uma conversão para cirurgia aberta para
hemostasia operatória, mas nenhuma reoperação.
A ocorrência de lesões
pancreáticas, morbidade mais comum do procedimento (6 a
15% dos casos) tem fatores predisponentes como: tipo de
doença do paciente; esplenomegalia; inflamação;
e, principalmente, qualidade da dissecção durante
o procedimento 5, 10, 13, 23. A exposição e
dissecção limitada dos vasos, em especial em
esplenomegalia, a presença de hilo com distribuição ampla
(muito bifurcada), o emprego de grampeadores
aplicados grosso modo e sem o afastamento do
tecido pancreático, foram implicados como
fatores predisponentes. A técnica apresentada
neste trabalho propõe cuidadosa dissecção das
estruturas e liberação do tecido pancreático antes da
aplicação das ligaduras, evitando efetivamente
esta complicação.
Baços acessórios são encontrados em
10% na população geral, porém em pacientes com
doença hematológica sua presença pode ser confirmada
em até 30% dos casos submetidos à esplenectomia
14. Em alguns casos de PTI, a não localização de
baços acessórios, ou o implante cavitário
causando esplenose, podem ser causas de insucesso da
cirurgia. Portanto, a completa remoção de todo o
tecido esplênico é crucial e, para isso, diligente inventário
em busca de tecido esplênico é realizado de
rotina antes do início da dissecção. O hilo esplênico,
o omento maior e menor, além dos ligamentos esplênicos podem ser efetivamente avaliados.
Uma inspeção adequada deve revelar qualquer
tecido esplênico adicional. Em nossa casuística,
sua detecção foi de 31.8%. Uma resposta efetiva
a esplenectomia com remissão da doença ou
elevação satisfatória do nível de plaquetas é esperado
em cerca de 70% dos pacientes submetidos à esplenectomia. A resposta da PTI à
esplenectomia não pode ser previamente prevista com base
em idade, sexo, duração da doença, resposta
pré-operatória a esteróides e severidade de
sangramento durante a doença, embora pacientes mais
jovens tenham tendência a uma melhor resposta em
estudos de análise multivariável
1, 22.
Outro ponto importante relaciona-se
à curva de aprendizado necessária para
realizar procedimentos laparoscópicos complexos. Em
recente trabalho, avaliando a curva de aprendizado
da esplenectomia laparoscópica, PACE e cols.
31 compararam um grupo submetido ao método
e realizado por cirurgião experiente, com outro
grupo, operado por cirurgiões em treinamento em
videolaparoscopia e orientados por
cirurgião experiente. Embora tenha sido observado
tempo operatório mais prolongado no grupo de
cirurgiões em treinamento, não foram observadas
diferenças na evolução dos pacientes, sugerindo que
técnicas de videolaparoscopia avançada podem
ser reproduzidas por cirurgiões em treinamento,
desde que com supervisão adequada.
A não utilização de grampeadores,
de materiais dispendiosos e da padronização
com aparelhagem comum, em centros que dispõem
de videolaparoscopia, facilita a realização
do procedimento em hospitais comunitários.
Considerando a curva de aprendizado,
esta continua sendo uma técnica avançada
e diferenciada, porém com a possibilidade
de disseminação do método por cirurgião experiente.
CONCLUSÕES
A esplenectomia por via laparoscópica
tem suplantado a cirurgia convencional em
praticamente todas as indicações eletivas de esplenectomia, com
exceção do trauma, da esplenomegalia e
da hipertensão portal. A experiência deste trabalho
e os estudos prospectivos atuais demonstram consistentemente melhores resultados
pós-operatórios sobre a cirurgia convencional, em
geral com período de internação inferior a três dias
e relativamente isentos de complicações.
Apesar de estabelecida em alguns
centros de referência, a esplenectomia continua a
consistir em uma técnica laparoscópica avançada,
de aprendizado mais penoso pela localização
e fragilidade do órgão e pela necessidade de
controle vascular adequado, sendo difícil sua aplicação
mais ampla.
A técnica desenvolvida pelos
autores demonstra-se segura e efetiva, promove um aperfeiçoamento economicamente mais viável
das técnicas existentes, permitindo uma abordagem
mais simples e de mais fácil aprendizado que as
atuais. Sua utilização é possível em hospitais
comunitários com poucos recursos, desde que haja
disponibilidade de cirurgião experiente em técnicas
laparoscópicas avançadas.
ABSTRACT
OBJECTIVE: Laparoscopic splenectomy has become
in many centers the standard for the treatment of hematological disease with surgical
indication. However, the learning curve with the technique is
still hazardous and restricted to experts surgeons
with advanced laparoscopic skills. The costs also for
the use of laparoscopic vascular staplers are still high
and prohibitive for community hospitals. The objective
of the study was to establish a simple and
inexpensive technique aiming a spreading use by
community hospitals. PATIENTS AND METHODS: The
technique proposed by the author, using three trocars by
posterior approach and simple unabsorbable ligatures
dispensed the use of endoclipes and vascular staplers in
a prospective series of 22 patients submitted to
the procedure. RESULTS: Among 22 patients of the
study, there was one conversion to open surgery.
Minor complications occurred in 3 patients. There were
no deaths or major complications. An additional left
5mm trocar was used in 4 cases. Mean operative time
was 144.3min; mean postoperative stay was 2.9
days. Platelet or blood transfusion was performed in 6
patients (27.3%). CONCLUSION: The initial results suggests
that the approach is effective and safe and may be
clinically used in a routine basis, shortening the learning
curve and spreading the method to community hospitals.
Keywords: LAPAROSCOPY/instrumentation/methods; SPLENECTOMY/surgery; SPLEEN/surgery;
IDIOPATHIC TROMBOCYTOPENIC PURPURA/surgery;
LIGATION/methods/instrumentation; PROSPECTIVE STUDIES/Rio de
Janeiro; SPLENOMEGALY/surgery; SPLENOSIS/surgery.
Agradecimentos
Ao Instituto de Hematologia - HEMORIO, Chefe de Serviço
Dras Claudia Máximo e Darlene R. de Almeida Vieira.
Ao Seviço de Cirurgia do Hospital Clementino Fraga Filho,
Prof. Delta Madureira Filho, Chefe de Serviço.
Referências Bibliográficas
1. Akwari OE, Itani KMF, Coleman RE, et al. Splenectomy
for primary and recurrent immune thrombocytopenic
purpura (ITP): Current criteria for patient selection and results.
Ann Surg 1987; 206: 529.
2. Bearnes S, Emil S, Kosi M, Applebaum H, Atkinson J.
A comparison of laparoscopic versus open splenectomy
in children. Am Surg 1995; 61: 908-910.
3. Brodsky JA, Brody FJ, Walsch RM, Malm JÁ, Ponsky
JL. Laparoscopic splenectomy: experience with 100 cases.
Surg Endosc 2002; 16: 851-854.
4. Brunt LM, Langer JC, Quasebarth MA, et al.
Comparative analysis of laparoscopic versus open splenectomy. Am J
Surg 1996; 172: 596.
5. Chand B, Walsh RM, Ponsky J, Brody F.
Pancreatic complications following laparoscopic splenectomy.
Surg Endosc 2001; 15: 1273-1276.
6. Corcione F, Esposito C, Cuccurullo D, Settembre A,
Miranda L, Capasso P, Piccolboni D. Technical standartization
of laparoscopic splenectomy:experience with 105 cases.
Surg Endosc 2002; 16: 972-974.
7. Delaitre B, Maignien B. Splenectomie par voie
coelioscopique: 1 observation. Presse Med 1991; 20: 2263.
8. Delaitre B. Laparoscopic splenectomy: the "hanged
spleen" technique. Surg Endosc 1995; 9: 528-529.
9. Dexter SPL, Martin IG, Alao D, Norfolk DR,
MacMahon MJ. Laparoscopic splenectomy: the suspended
pedicle technique. Surg Endosc 1996; 10: 393-396.
10. Donini A, Baccarani U, Terrosu G, Corno V, Ermacora
A, Pasqualucci A, Bresadola F. Laparoscopic vs open
splenectomy in the management of hematologic diseases. Surg Endosc
1999; 13: 1220-1225.
11. Flowers JL, Lefor AT, Steers J, et al. Laparoscopic
splenectomy in patients with hematologic diseases. Ann Surg 1996; 224:19.
12. Gagner M, et al. Laparoscopic adrenalectomy: the
importance of a flank approach in the lateral decubitus position.
Surg Endosc 1994; 8: 135-138.
13. Gigot JF, de Goyet JV, Van Beers BE, et al.
Laparoscopic splenectomy in adults and children: Experience with
31 patients. Surgery 1996; 119:384.
14. Gigot JF, Jamar F, Ferrant A, et al. Inadequate detection
of accessory spleens and splenosis with laparoscopic
splenectomy: A shortcoming of the laparoscopic approach in
hematologic diseases. Surg Endosc 1998; 12: 101-106.
15. Glasgow RE, Yee LF, Mulvihil SJ. Laparoscopic
splenectomy: the emerging standard. Surg Endosc 1997; 11; 108-112.
16. Gossot D, Fritsch S, Célérier M. Laparoscopic
splenectomy: Optimal vascular control using the lateral approach
and ultrassonic dissection. Surg Endosc 1999; 13: 21-25.
17. Gründel K, Böhm B, Bauwens K, Junghans T, Zorrón
RS. Influence of acute hemorrhage and pneumoperitoneum
on hemodynamic and respiratory parameters. Surg Endosc
1998; 12: 809-812.
18. Haschizume M, Ohta M, Kishihara F, Kawanaka H,
Tomikawa M, Ueno K, Tanoue K, Higashi H, Kitano S, Sugimachi
K. Laparoscopic splenectomy for idiopathic
thrombocytopenic purpura: comparison of laparoscopic surgery and
conventional open surgery. Surg Laparosc Endosc 1996; 6: 129-135.
19. Heniford BT, Matthews BD, Sing RF, Backus C, Pratt B,
Greene FL. Initial results with an electrothermal bipolar vessel
sealer. Surg Endosc 2001; 15: 799-801.
20. Junghans T, Böhm B, Zorrón RS , Schwenk W. Effects of
induced intravenous helium and CO2 embolism on the
cardiovascular system. Minimal Invasive Chirurgie 1999; 8: 52-56.
21. Kaznelson P. Verschwinden der häemorragischen diathese
bei einem falle von essentieller thrombopenie (frank)
nach Milzextirpation: Splenogene thrombolytische Purpura.
Wien Klin Wochenschr 1916; 29; 1451-1454.
22. Kathouda N, Grant SW, Mavor E, Friedlander MH, Lord
RV, Achanta K, Essani R, Mason R. Predictors of response
after laparoscopic splenectomy for immune
thrombocytopenic purpura. Surg Endosc 2001; 15: 484-488.
23. Kathouda N, Hurwitz MB, Rivera RT, et al.
Laparoscopic splenectomy: Outcome and efficacy in 103
consecutive patients. Ann Surg 1998; 228: 568.
24. Kennedy JS, Stranaham PL, Taylor KD, Chandler JG.
High burst strength, feedback-controlled bipolar vessel sealing.
Surg Endosc 1998; 12: 876-878.
25. Kumar RJ, Borzi PA. Splenosis in a port site after
laparoscopic splenectomy. Surg Endosc 2001; 413-414.
26. Lefor AT, Melvin WS, Bailey RW, Flowers JL.
Laparoscopic splenectomy in the management of immune
thrombocytopenic purpura. Surgery 1993; 114: 613-618.
27. Lozano-Salazar RR, Herrera MF, Vargas-Vorackova F,
Loopez-Karpovitch X. Laparoscopic versus open splenectomy
for immune thrombocytopenic purpura. Am J Surg 1998;
176: 366-369.
28. Mac Rae HM, Yakimets WW, Reynolds T.
Perioperative complications of splenectomy for hematologic disease. Can
J Surg 1992; 35: 432.
29. Marassi A, Vignali A, Zuliani W, Biguzzi E, Bergamo
C, Gianotti L, Di Carlo V. Splenectomy for
idiopathic thrombocytopenic purpura: comparison of laparoscopic
and conventional surgery. Surg Endosc 1999; 13: 17-20.
30. Morris KT, Horvath KD, Jobe BA, Swanstrom
LL. Laparoscopic management of accessory spleens in
immune thrombocytopenic purpura. Surg Endosc 1999; 13: 520-522.
31. Pace DE, Chiasson PM, Schlachta CM, Mamazza J,
Poulin EC. Laparoscopic splenectomy: does the training of
minimally invasive surgical fellows affect outcomes? Surg Endosc
2002; 16: 954-956.
32. Park A, Birgisson G, Mastrangelo MJ, Marcaccio MJ,
Witzke DB. Laparoscopic splenectomy: outcomes and lessons
learned from over 200 cases. Surgery 2000; 128: 660-667.
33. Philips E, Carroll B, Fallas M. Laparoscopic splenectomy.
Surg Endosc 1994; 8 : 931-933.
34. Rogers J, Yousuf A., Kleinhaus S. Laparoscopic
accessory splenectomy in recurrent chronic immune
thrombocytopenic purpura. Surg laparosc Endosc 1997; 7: 83-85.
35. Rosen M, Brody F, Walsch RM, Tarnoff M, Malm J, Ponsky
J. Outcome of laparoscopic splenectomy based on
hematologic indication. Surg Endosc 2002; 16: 272-279.
36. Santos MM, Zorrón RS, Toaspern TV, Lino T, Kanaan
E. Esplenectomia Vídeo-laparoscópica: Aspectos Técnicos.
(ABS) Revista de Cirurgia Vídeoendoscópica 2002; 5(3): 96.
37. Shimomatsuya T, Horiuchi T. Laparoscopic splenectomy
for treatment of patients with idiopathic
thrombocytopenic purpura: comparison with open splenectomy. Surg
Endosc 1999; 13: 563-566.
38. Stanton CJ. Laparoscopic splenectomy for
idiopathic thrombocytopenic purpura (ITP): a five-year experience.
Surg Endosc 1999; 13: 1083-1086.
39. Szold A, Kamat M, Nadu A, Eldor A.
Laparoscopic accessory splenectomy for recurrent
idiopathic thrombocytopenic purpura and hemolytic anemia.
Surg Endosc 2000; 14: 761-763.
40. Szold A, Sagi B, Merhav H, Klausner JM.
Optimizing laparoscopic splenectomy: technical details and experience in
59 patients. Surg Endosc 1998; 12: 1078-1081.
41. Tanoue K, Okita K, Akahoshi T, Konishi K, Gotoh N,
Tsutsumi N, Tomikawa M, Hashizume M. Laparoscopic
splenectomy for hematologic diseases. Surgery 2002; 131: 318-323.
42. Targarona EM, Espert JJ, Cerdán G, Balagué C, Piulachs
J, Sugrañes G, Artigas V, Trias M. Effect of spleen size
on splenectomy outcome: a comparison of open and
laparoscopic surgery. Surg Endosc 1999; 13: 559-562.
43. Torelli P, Cavaliere D, Casaccia M, Panaro F, Grondona
P, Rossi E, Santini G, Truini M, Gobbi M, Bacigalupo A,
Valente U. Laparoscopic splenectomy for hematological diseases.
Surg Endosc 2002; 16: 965-971.
44. Trias M, Targarona EM, Espert JJ, Balagué C.
Laparoscopic surgery for splenic disorders: lessons learned from a series of
64 cases. Surg Endosc 1998; 12: 66-72.
45. Trias M, Targarona EM, Espert JJ, Cerdan G, Bombuy
E, Vidal O, Artigas V. Impact of hematological diagnosis on early
and late outcome after laparoscopic splenectomy: an analysis
of 111 cases. Surg Endosc 2000; 14: 556-560.
46. Watson D, Coventry B, Chin T, Gill G, Malycha
P. Laparoscopic versus open splenectomy for immune thrombocytopenic purpura. Surgery 1997; 121: 18-22.
47. Zornig C, Emmermann A, Peiper M, Zschaber R, Broelsch
CE. Laparoskopische Splenektomie. Chirurg 1993; 64(4): 314-316.
48. Zorrón RS, Böhm B, Schwenk W, Müller JM.
Prophylactic Intraabdominal Drainage after Laparoscopic and
Open Colorectal Resections. Coloproctology 1997; 7: 435-441.
49. Zorrón RS, Gellert K, Said S, Müller JM.
Laparoscopic Retroperitoneal Adrenalectomy - a comparative
study. Minimally Invasive Therapy 1996; 5 (1): 63.
51. Zorrón RS, Cunha Neto SH, Kanaan E, Soligo, Guimarães
J. Adrenalectomia Vídeo-laparoscópica por via
Retroperitoneal. Revista de Cirurgia Vídeoendoscópica 2002; 5(3): 77.
ENDEREÇO PARA CORRESPONDÊNCIA
Ricardo Zorrón
Av. Ayrton Senna, 1850 s/418
Barra da Tijuca - Rio de Janeiro
Rio de Janeiro - Brasil
CEP: 22.631-050
Telefone: + 55 21 2496-6452
e-mail: rzorron@terra.com.br
(1) Cirurgião do Serviço de Cirurgia Geral do Hospital Municipal Lourenço Jorge / Cirurgião do Serviço de Cirurgia Geral do Hospital Universitário Clementino Fraga Filho, UFRJ, Rio de Janeiro, RJ.
(2) Residente do Serviço de Cirurgia Geral do Hospital Municipal Lourenço Jorge, Rio de Janeiro, RJ.
(3) Cirurgião do Serviço de Cirurgia Geral do Hospital Clementino Fraga Filho, UFRJ, Rio de Janeiro, RJ.
(4) Chefe do Serviço de Cirurgia Geral do Hospital Municipal Lourenço Jorge / Cirurgião do Serviço de Cirurgia Geral do Hospital Universitário Clementino Fraga Filho, UFRJ, Rio de Janeiro, RJ.
Recebido em 15/05/2003
Aceito para publicação em 30/05/2003